
免疫檢查點抑制劑 (Immune checkpoint inhibitors,簡稱ICIs) 是腫瘤免疫治療的希望。與化療藥物不同,這些新型藥物對腫瘤細胞並不具有直接的細胞毒性,而是通過阻斷腫瘤對免疫系統的抑制、從而增強機體的內源性抗腫瘤免疫反應。ICIs是一種有效的新型抗癌藥物,已顯著延長了幾種難治癌症的生存,尤其黑色素瘤和非小細胞肺癌;此外,ICIs也納入多種實體腫瘤和血液惡性腫瘤的治療指南。
ICIs於臨床上極有可能單獨或與其他藥物聯用,但以文獻指出,ICIs與其他藥物聯合使用治療效果較單一使用佳。相對地,聯合使用也帶來較高的副作用,如使用Anti-PD-1加Anti-CTLA-4與Anti-PD-1的副作用比例,前者約55%-60%,後者為10%-20%。除此之外,使用這些ICIs相對會帶來一些免疫相關的副作用 (Immune-related adverse event,簡稱irAEs),有較高比例影響大腸、肝、肺、腦下垂體、甲狀腺和皮膚,也有少部分案例發生於心臟、神經系統和其他器官。這些副作用問題然是臨床上目前所面臨的瓶頸,甚至也影響著是否仍要將藥物合併使用。
雖然免疫相關副作用 (irAE) 通常可以用皮質類固醇或其他免疫調節劑來控制,但仍有發生少數致命作用。然而,個別臨床試驗報告無法全面性描述這些少數的毒性效應,根據作者研究所知,沒有一個研究同時記錄超過9個致命作用。此外,與其他治療腫瘤的方法 (如化療、標靶治療、手術) 比較,免疫檢查點抑制劑 (ICIs) 所誘發致命毒性作用的發生率,目前仍不清楚的。未來是否提高ICI在臨床上使用率,作為輔助治療或更積極與其他藥物結合使用,甚至是否會危害生命或引發致命性的併發症,這些將成為臨床上跨學科所要面臨的問題。然而,這些致命irAE的發生頻率、範圍及臨床病徵都尚未明確定義。
因此,本篇作者利用WHO藥物警戒數據庫 (Vigibase-Vigilyze)、國際多機構治療數據,以及描述超過750種致命性irAE的所有已發表臨床試驗作為研究依據,探討ICI相關毒性的發生頻率、範圍及臨床病徵。
為了評估ICI相關致命毒性的影響範圍,作者從含有超過1600萬個案報告中,篩選出31059個與ICI相關的個案報告,整理出下方表格:

表一、ICI相關致命毒性影響範圍
統計結果指出,使用Ipilimumab的個案有193個、Anti-PD-1/PD-L1有333個、Anti-PD-1/PD-L1合併Anti-CTLA4 (Combination) 有87個,其中黑色素癌 (Melanoma) 最常使用Ipilimumab,而肺癌或其他癌症則是使用Anti-PD-1/PD-L1較多 (描述紅色框框的部分)。進一步分析三種治療方式主要誘發irAE的區域,Ipilimumab主要會造成結腸炎、肝炎及肺炎;Anti-PD-1/PD-L1則是肺炎、肝炎、結腸炎、神經、心臟;Combination組則是結腸炎、心臟、肝炎、肺炎及肌炎,從中可以發現不管哪一種治療方式,結腸炎、肺炎及肝炎皆是三者會誘發的irAE (描述藍色框框的部分)。近年來 (2016-2018) Anti-PD-1/PD-L1及Anti-CTLA4合併使用的比例逐漸較單一藥物來得高,但另一方面令人注意的點是,合併治療組引發irAE的時間相較單一藥物短,且有較高機率引起1個以上的irAE (描述紫色框框的部分)。
進一步分析各個案所產生不同類型的irAE化成下方圖表:

圖一、不同類型的irAE
肌炎和心肌炎是最常同時出現的irAE。值得注意的是,在52個心肌炎個案中,有5個 (10%) 同時產生重症肌無力的症狀。另外,神經系統方面最常見的是腦炎和重症肌無力;而皮膚病學1.5% (如中毒性表皮壞死鬆解症)、血液學3% (如噬血細胞性淋巴組織細胞增多症、溶血性貧血、特發性血小板減少性紫癜),和內分泌毒性作用5.5% (如腦下垂體炎、腎上腺皮質功能不全) 中觀察到罕見死亡。
進一步分析三種治療方法及各種irAE所誘發的死亡比例:

圖二、三種治療方法及各種irAE所誘發的死亡比例
由統計結果顯示,Anti-PD-1/PD-L1及合併治療組隨著時間演進,死亡數也隨之增加,占所有死亡案例的65%以上,是一個值得注意的問題。更細部討論,不同irAE所誘發的死亡比例中,因心肌炎死亡比較高達39.7%,而腦下垂體炎、腎上腺皮質功能不全和結腸炎則是死亡率最低。
接著,作者想知道這些致命毒性作用發生的時間,結合多個中心及Vigilyze report的實驗數據:
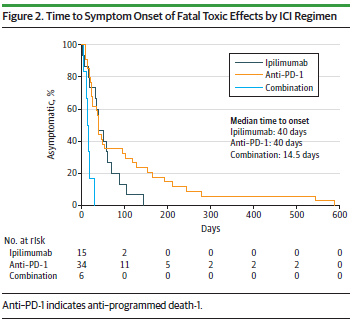
圖三、致命毒性作用發生時間
從開始治療到產生毒性作用的平均時間,Ipilimumab及Anti-PD-1/PD-L1為40天、合併組為14.5天;而從開始治療到死亡的平均天數,Ipilimumab、Anti-PD-1/PD-L1、合併治療組分別為64、43及35天,由此可知,產生毒性作用及死亡的平均天數皆以合併治療組最短,代表合併治療所引起的毒性作用較快速且較強。
為了進一步確認由Vigilyze所統計出的趨勢是否相似,作者從122篇與致命性irAE相關的已發表論文,做再次分析:

表二、以已發表論文分析不同irAE
與Vigilyze的結果相似,在Anti-CTLA4單一治療中,以結腸炎所導致的死亡率比較最高,其次為心臟、肝炎、肺炎 (描述紅色框框的部分);而以Anti-PD-1/PD-L1治療選擇,則是肺炎致死的比例較高,其次為心臟及結腸炎 (描述藍色框框的部分);合併治療組中,以心臟及肺炎致死率較高,其次為結腸炎、血液相關 (如再生不全性貧血和噬血細胞性淋巴組織細胞增多症) 及神經相關 (描述紫色框框的部分)。除了上述典型irAE,因藥物誘發非典型irAE而死亡的有:感染 (最常見的是肺炎及敗血症)、電解質失衡、出血或血栓或多重器官衰竭,然而,這些非典型irAE是否因典型irAE所引起 (如肺炎導致電解質失衡、神經毒性作用後的肺炎等),並沒有相關文獻有記載。
結語
雖然這些致命毒性作用並不常見,但仍有0.3% 至 1.3% 的發生比例。儘管如此,使用ICI與其他治療腫瘤方式 (如化療、手術、標靶治療等) 相比,其療效較顯著,相對地,irAE於治療早期就會產生,並且於臨床上經常導致快速的惡化。因此,當選擇將ICI合併使用時,需要意識到這些潛在的致命併發症。
Reference
- Daniel Y.Wang et.al, JAMAOncology, Fatal Toxic Effects Associated With Immune Checkpoint Inhibitors, 2018, doi: 10.1001/jamaoncol.2018.3923
- http://www.globalmednews.tw/epaper.php?no=567


 留言列表
留言列表

